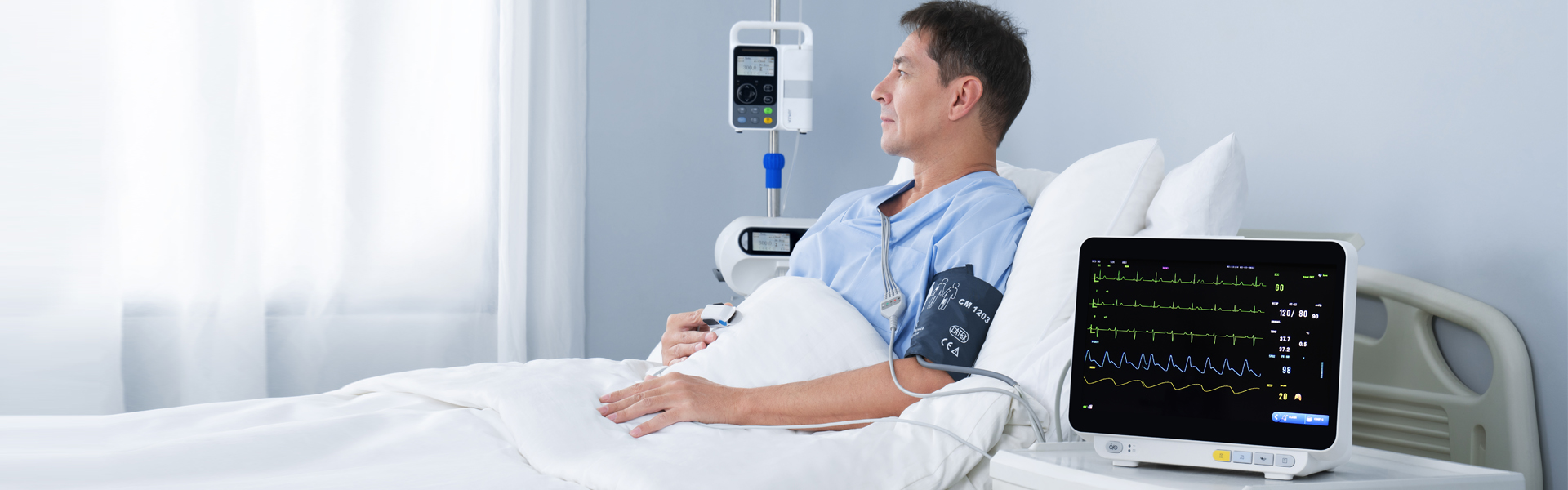
Som det vanligste utstyret i klinisk praksis er multiparameter pasientmonitorer et slags biologisk signal for langsiktig, multiparameterdeteksjon av fysiologisk og patologisk status hos kritisk syke pasienter. Gjennom sanntids og automatisk analyse og behandling, rettidig transformasjon til visuell informasjon, automatisk alarm og automatisk registrering av potensielt livstruende hendelser. I tillegg til å måle og overvåke pasientenes fysiologiske parametere, kan den også overvåke og håndtere pasientenes status før og etter medisinering og kirurgi, oppdage endringer i tilstanden til kritisk syke pasienter i tide, og gi et grunnleggende grunnlag for leger for å korrekt diagnostisere og formulere medisinske planer, og dermed redusere dødeligheten til kritisk syke pasienter betraktelig.
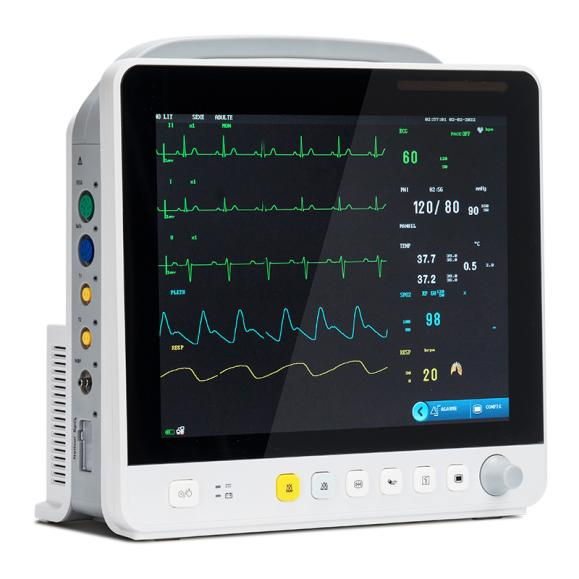
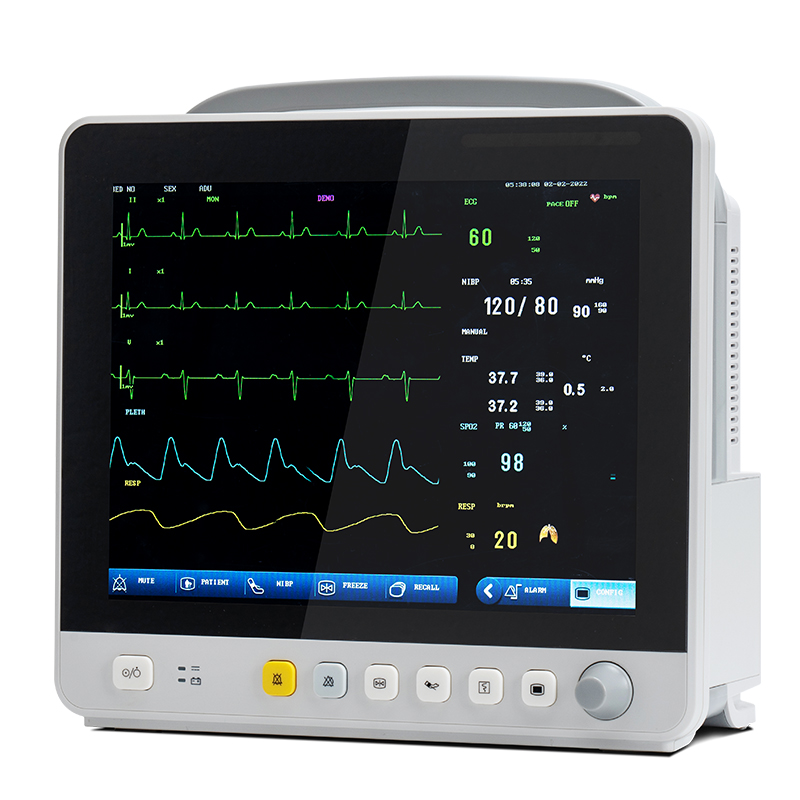
Med teknologiutviklingen har overvåkingselementene i multiparameterpasientmonitorer utvidet seg fra sirkulasjonssystemet til respirasjons-, nerve-, metabolske og andre systemer.Modulen er også utvidet fra den vanlige EKG-modulen (EKG), respirasjonsmodulen (RESP), blodoksygenmetningsmodulen (SpO2), ikke-invasiv blodtrykksmodul (NIBP) til temperaturmodul (TEMP), invasiv blodtrykksmodul (IBP), hjerteforskyvningsmodul (CO), ikke-invasiv kontinuerlig hjerteforskyvningsmodul (ICG) og endepustet karbondioksidmodul (EtCO2)), elektroencefalogram-overvåkingsmodul (EEG), anestesigass-overvåkingsmodul (AG), transkutan gass-overvåkingsmodul, anestesidybde-overvåkingsmodul (BIS), muskelavslapnings-overvåkingsmodul (NMT), hemodynamikk-overvåkingsmodul (PiCCO) og respirasjonsmekanikkmodul.


Deretter vil den bli delt inn i flere deler for å introdusere det fysiologiske grunnlaget, prinsippet, utviklingen og anvendelsen av hver modul.La oss starte med elektrokardiogrammodulen (EKG).
1: Mekanismen for produksjon av elektrokardiogram
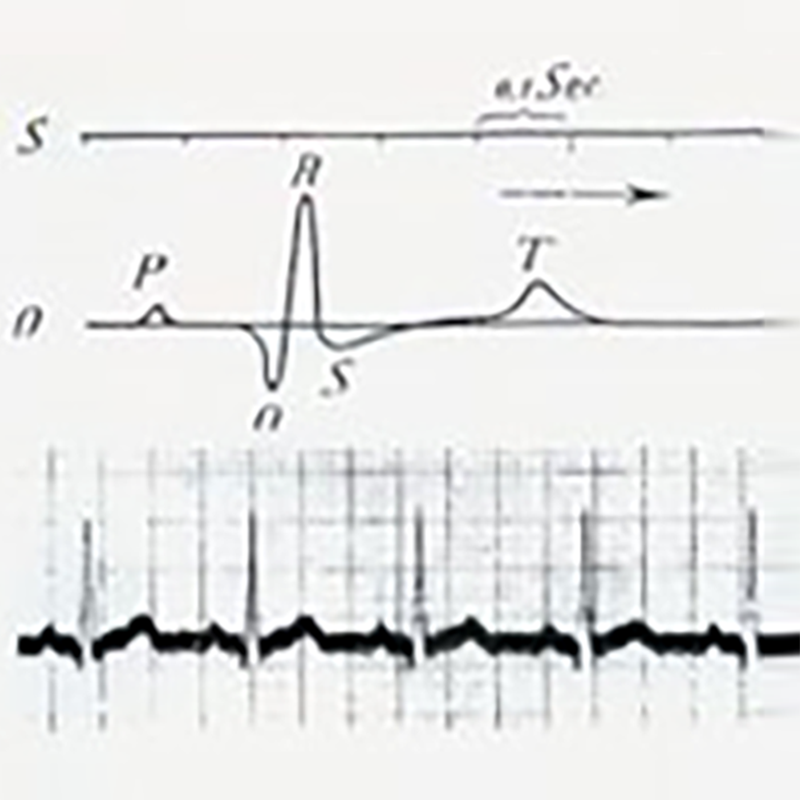
Kardiomyocytter fordelt i sinusnuten, atrioventrikulær overgang, atrioventrikulærtrakt og dens grener genererer elektrisk aktivitet under eksitasjon og genererer elektriske felt i kroppen. Å plassere en metallprobeelektrode i dette elektriske feltet (hvor som helst i kroppen) kan registrere en svak strøm. Det elektriske feltet endres kontinuerlig etter hvert som bevegelsesperioden endres.
På grunn av de ulike elektriske egenskapene til vev og ulike deler av kroppen, registrerte undersøkelseselektrodene i ulike deler ulike potensialendringer i hver hjertesyklus. Disse små potensialendringene forsterkes og registreres av et elektrokardiograf, og det resulterende mønsteret kalles et elektrokardiogram (EKG). Det tradisjonelle elektrokardiogrammet registreres fra kroppens overflate, kalt overflate-elektrokardiogrammet.
2: Historien om elektrokardiogramteknologi
I 1887 registrerte Waller, professor i fysiologi ved Mary's Hospital i Royal Society of England, det første tilfellet av menneskelig elektrokardiogram med et kapillærelektrometer, selv om bare V1- og V2-bølger fra ventrikkelen ble registrert i figuren, og atrielle P-bølger ble ikke registrert. Men Wallers store og fruktbare arbeid inspirerte Willem Einthoven, som var i publikum, og la grunnlaget for den endelige introduksjonen av elektrokardiogramteknologi.

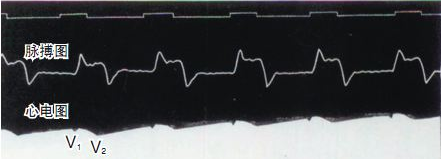
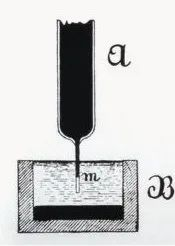
--------------------------(AugustusDisire Walle)------------------------------------------(Waller registrerte det første menneskelige elektrokardiogrammet)--------------------------------------------------(Kapillærelektrometer )-----------
De neste 13 årene viet Einthoven seg utelukkende til studiet av elektrokardiogrammer registrert med kapillærelektrometre. Han forbedret en rekke nøkkelteknikker, og brukte med hell strenggalvanometer og kroppsoverflate-elektrokardiogram registrert på lysfølsom film. Han registrerte elektrokardiogrammer som viste atrieflimmer, ventrikulær depolarisasjon B, C og repolarisasjon D. I 1903 begynte man å bruke elektrokardiogrammer klinisk. I 1906 registrerte Einthoven elektrokardiogrammer for atrieflimmer, atrieflutter og ventrikulær prematur hjerterytme, etter hverandre. I 1924 ble Einthoven tildelt Nobelprisen i medisin for sin oppfinnelse av elektrokardiogramregistrering.

----- ...
3: Utvikling og prinsipp for blysystem
I 1906 foreslo Einthoven konseptet med bipolar ekstremitetsledning. Etter å ha koblet opptakselektroder parvis til pasientens høyre arm, venstre arm og venstre ben, kunne han registrere bipolar ekstremitetsledningselektrokardiogram (avledning I, avledning II og avledning III) med høy amplitude og stabilt mønster. I 1913 ble det bipolare standard ekstremitetsledningselektrokardiogrammet offisielt introdusert, og det ble brukt alene i 20 år.
I 1933 fullførte Wilson endelig det unipolare elektrokardiogrammet med ledninger, som bestemte posisjonen til nullpotensial og sentral elektrisk terminal i henhold til Kirchhoffs gjeldende lov, og etablerte 12-ledningssystemet til Wilson-nettverket.
I Wilsons 12-avledningssystem er imidlertid elektrokardiogrammets bølgeformamplitude for de tre unipolare ekstremitetsavledningene VL, VR og VF lav, noe som ikke er lett å måle og observere endringer i. I 1942 utførte Goldberger videre forskning, noe som resulterte i de unipolare trykksatte ekstremitetsavledningene som fortsatt er i bruk i dag: aVL-, aVR- og aVF-avledningene.
På dette tidspunktet ble standard 12-avledningssystemet for EKG-opptak introdusert: 3 bipolare ekstremitetsavledninger (Ⅰ, Ⅱ, Ⅲ, Einthoven, 1913), 6 unipolare brystavledninger (V1-V6, Wilson, 1933) og 3 unipolare kompresjonseksponenter (aVL, aVR, aVF, Goldberger, 1942).
4: Hvordan få et godt EKG-signal
1. Hudforberedelse. Siden huden er en dårlig leder, er det nødvendig med riktig behandling av pasientens hud der elektrodene er plassert for å oppnå gode elektriske EKG-signaler. Velg flate med mindre muskelmasse.
Huden bør behandles i henhold til følgende metoder: ① Fjern kroppshåret der elektroden er plassert. Gni forsiktig huden der elektroden er plassert for å fjerne døde hudceller. ③ Vask huden grundig med såpevann (ikke bruk eter og ren alkohol, da dette vil øke hudens motstand). ④ La huden tørke helt før du plasserer elektroden. ⑤ Monter klemmer eller knapper før du plasserer elektrodene på pasienten.
2. Vær oppmerksom på vedlikehold av hjerteledningsledningen, forby vikling og knuter av ledningsledningen, forhindre at skjermingslaget på ledningsledningen blir skadet, og rengjør ledningsklemmen eller spennen i tide for å forhindre oksidasjon av ledningen.
Publisert: 12. oktober 2023